Mějme CT obraz s hloubkou 10 bitů, tj. 2^10 = 1024 stupňů šedi. V případě, že budeme mít obraz v původním DICOM formátu, všechny tyto stupně šedi můžeme současně zobrazit na displeji s vhodnými vlastnostmi a s použitím vhodného softwaru. Ale jakmile tento obraz převedeme do formátu BMP nebo JPEG, které podporují pouze 256 stupňů šedi (hloubka 8 bitů), ztrácíme tím onu „hloubku“ obrazu (stupně šedi). Je-li obraz převeden z hloubky 10 bitů na 8 bitů, cesta zpět na 10 bitů není možná. To je důvod, proč se v radiologii vždy preferuje původní formát dat (DICOM) nad všemi jinými.
Mějme tedy onen zmíněný CT obraz s 1024 stupni šedi. Na běžném kancelářském displeji určitě rozeznáme některé druhy tkání, např. kost, játra, mozek. I běžný displej dokáže převést 1024 stupňů šedi na těch 256, které dokáže zobrazit, viz obr. 1 vlevo. Ale nedokáže zobrazit všech 1024 stupňů šedi najednou, jako to dokáže diagnostický displej. Nicméně je možné použít windowing a levelling a mezi těmi 1024 stupni šedi postupně přecházet, viz obr. 1 uprostřed a vpravo.
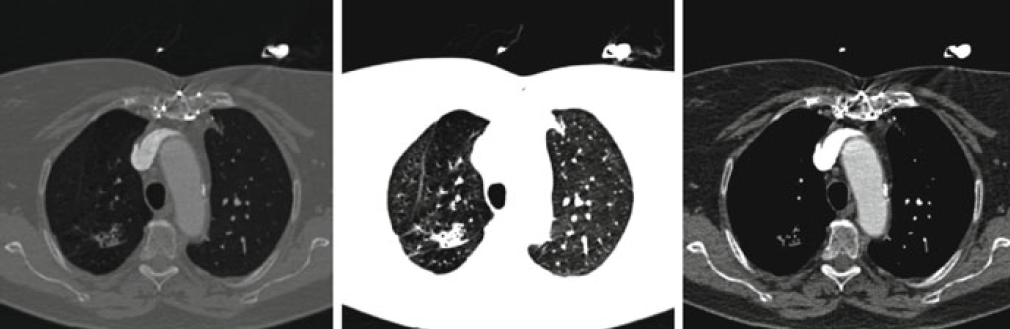 Obr. 1: Zobrazení s rozsahem 256 stupňů šedi (vlevo) a s rozsahem pro plicní okno (uprostřed) a měkkotkáňové okno (vpravo) [1]
Obr. 1: Zobrazení s rozsahem 256 stupňů šedi (vlevo) a s rozsahem pro plicní okno (uprostřed) a měkkotkáňové okno (vpravo) [1]
S tím, co jsme si řekli výše, je jasné, že velmi podstatné pro optimální kvalitu zobrazení všech stupňů šedi je to, jaké vlastnosti má displej. Nejdůležitějšími vlastnostmi je luminance a poměr kontrastu.
Jas (anglicky označováno „luminance“), zjednodušeně řečeno, kvantifikuje množství světla, které dokáže vyprodukovat displej. Přesněji, jas je fotometrická veličina, která kvantifikuje intenzitu svítivosti na jednotku plochy v daném směru. Popisuje množství světla, které projde, nebo je emitováno, nebo je difúzně odraženo z určité oblasti v určitém úhlu. Jednotkou jasu je cd/m^2 (kandela na metr čtvereční). Český název je jas, ale budu nadále používat termín luminance.
Na displeji nastavená maximální luminance L_max neboli maximální kalibrovaná luminance je většinou nižší než maximální luminance, kterou displej dovede zobrazit. Některé displeje dokážou zobrazit luminanci až 4000 cd/m^2, což je pro oko naprosto nesnesitelný jas (svítí až příliš), proto se nastavuje kalibrovaná luminance podstatně nižší. Druhý důvod pro nižší luminanci je ten, že při vyšší luminanci se displej dříve vysvítí, takže postupem času se stárnutím displeje luminance snižuje. Tedy nižší hodnota maximální kalibrované luminance vede k delší životnosti displeje. Naopak minimální nastavená luminance neboli minimální kalibrovaná luminance je o něco vyšší, než je minimální luminance, kterou dovede zobrazit displej.
Poměr maximální a minimální luminance, kterou dovede displej zobrazit, dává poměr kontrastu daného displeje. Maximální luminance displeje dosahuje až hodnot 4000 cd/m^2, minimální luminance i hodnot 0,05 cd/m^2 pro LCD displeje, a dokonce 0,00 cd/m^2 pro OLED displeje. Při těchto hodnotách luminance můžeme získat poměr kontrastu i v hodnotách několik tisíc, avšak to není žádoucí.
Obvykle platí, že poměr maximální kalibrované luminance L_max a minimální kalibrované luminance L_min displeje by měl odpovídat vizuálnímu systému člověka. Bude-li poměr 600, nebude rozpoznatelný kontrast v tmavé (černé) oblasti. Vysoký poměr maximální a minimální kalibrované luminance je žádoucí v umělecké digitální tvorbě, avšak nikoliv v radiologii. Na druhé straně, bude-li poměr maximální a minimální luminance nízký, např. 250 a méně, bude se obraz jevit jako nekontrastní, jako by byl vymytý. Dobrý kompromis pro radiodiagnostiku je hodnota mezi 300 a 400, ideálně 350. Budeme-li mít displej s maximální kalibrovanou luminancí 525 a s minimální kalibrovanou luminancí 1,5, bude poměr kontrastu 525/1,5 = 350, což je právě akorát. Avšak hodnoty mohou být klidně posunuty k vyšším nebo nižším hodnotám, např. v závislosti na okolním osvětlení.
Z výše uvedeného lze logicky usoudit, že dostatečná luminance a dostatečně vysoký poměr kontrastu displeje (ale ne zase příliš vysoký) umožňují kvalitnější zobrazení, což znamená kvalitnější interpretaci rtg obrazu z pohledu radiodiagnostiky. Avšak s tím souvisí i správné zobrazení různých stupňů šedi – od černé až po bílou. Pro kvantifikaci byla zavedena tzv. Grayscale Standard Display Function (GSDF). GSDF byla vyvinuta pro objektivní kvantitativní hodnocení zobrazení z hlediska luminance jednotlivých stupňů šedi za cílem zajistit konzistenci zobrazení na různých displejích. Důvodem je to, aby se určitá patologie zobrazila na všech displejích podobně, tj. aby se nestalo, že na některém displeji nebude patologie viditelná, protože se tam stupně šedi zobrazují odlišně. Diagnostické displeje (myšleno displeje určené pro primární diagnostiku) musí být kalibrovány tak, aby se luminance určitých stupňů šedi lišila od očekávané luminance (neboli od GSDF křivky) maximálně v rámci povolené tolerance. Liší-li se více, je potřeba displej překalibrovat.
Člověk by očekával, že GSDF bude lineární, tj. luminance pro daný signál bude lineárně rostoucí s rostoucí hodnotou signálu. Avšak není tomu tak, protože vizuální systém člověka (oko+mozek) nepracuje lineárně. Lidský vizuální systém je mnohem méně citlivý v oblasti černé než v oblasti bílé. To jde vidět na obr. 1 (plnou čarou), kde je znázorněna prahová hodnota kontrastu v závislosti na luminanci.
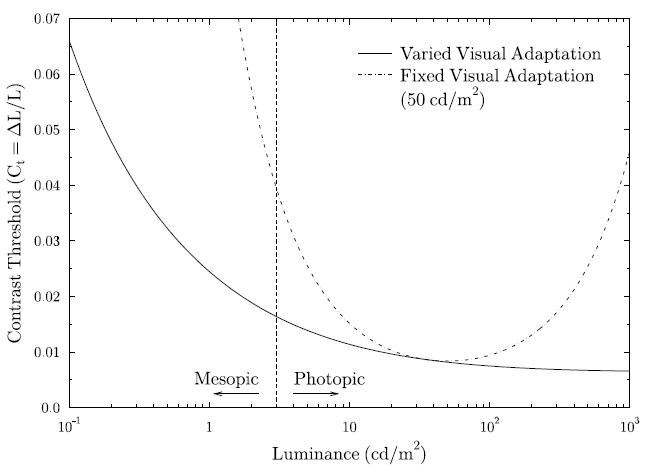 Obr. 1: Závislost prahové hodnoty kontrastu na luminanci [3]
Obr. 1: Závislost prahové hodnoty kontrastu na luminanci [3]
Z obr. 1 je zřejmé, že pro nižší hodnoty luminance musí být kontrast (rozdíl signálu objektu a pozadí) vyšší, abychom ho okem rozpoznali. Podstatou GSDF křivky je tzv. percepční linearizace neboli přizpůsobení změny luminance našemu vizuálnímu systému.
Zjednodušeně se percepční linearizace dá vysvětlit následovně. Mějme stupně šedi v rozsahu 0-255 (odpovídá hloubce 8 bitů), čím nižší hodnota, tím černější (0 je úplně černá), čím vyšší hodnota, tím bílejší (255 je úplně bílá). Vezmeme-li hodnotu signálu 1, 2, 3 a 4 (stupně černé), kdy je mezi sousedními hodnotami absolutní rozdíl roven 1 (2-1=1, 3-2=1, 4-3=1), tak náš vizuální systém to nebude vnímat podobně jako absolutní rozdíl 1 na úrovni bílé, např. pro hodnoty 252, 253, 254 a 255 (253-252=1, 254-253=1 atd.). Jednoduše proto, protože náš vizuální systém není na odstíny černé tak citlivý. Kalibrace na GSDF křivku ale převádí luminanci na kalibrovaném displeji tak, aby náš vizuální systém vnímal rozdíly v luminanci lineárně. To, jak vnímáme rozdíl mezi sousedními stupni šedi, neboli zobrazený kontrast, samozřejmě závisí také právě na onom displeji.
Více o tom, jak byla stanovena GSDF křivka a jak se provádí kalibrace displeje, si řekneme v následujícím článku.
Použitá literatura
[1] Pianykh OS. Digital Imaging and Communications in Medicine (DICOM). Springer, 2012.
[2] Fetterly KA, Blume HR, Flynn MJ, et al. Introduction to grayscale calibration and related aspects of medical imaging grade liquid crystal displays. Journal of Digital Imaging, 2008; 21(2): 193-207.
[3] http://dicom.nema.org/medical/dicom/current/output/pdf/part14.pdf
[4] https://siim.org/page/displays_chapter3
[5] http://www.otpedia.com/entryDetails.cfm?id=226
[6] http://fyzika.jreichl.com/main.article/view/535-fotometricke-veliciny
[7] https://en.wikipedia.org/wiki/Luminance
[8] https://www.aapm.org/pubs/reports/RPT_270.pdf
[9] Silosky MS, Marsh RM. Performance characteristics and quality assurance considerations for displays used in interventional radiology and cardiac catheterization facilities. J Appl Clin Med Phys 2018; 19(5): 708-717
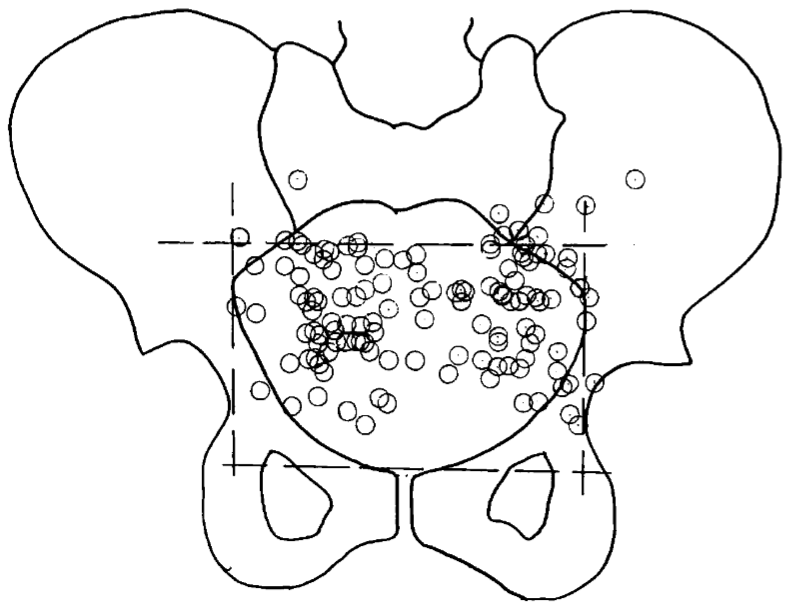 Obr. 1: Pozice vaječníků u 70 žen [2]
Obr. 1: Pozice vaječníků u 70 žen [2]
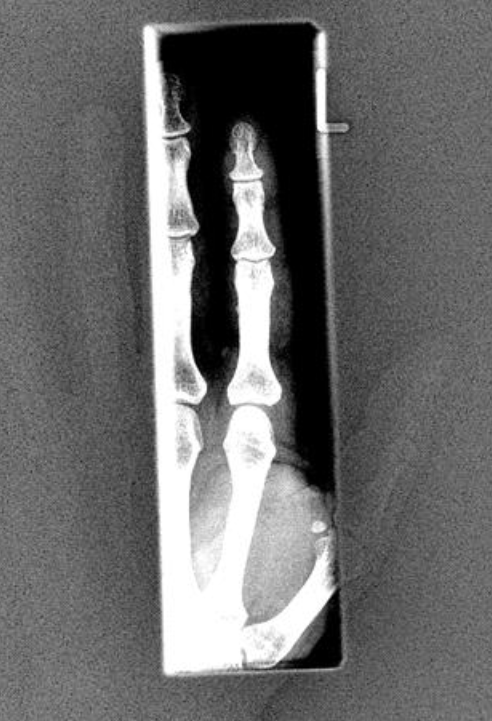 Obr. 1: Příspěvek z mimoohniskového záření – šedá oblast okolo vykolimované oblasti [1]
Obr. 1: Příspěvek z mimoohniskového záření – šedá oblast okolo vykolimované oblasti [1]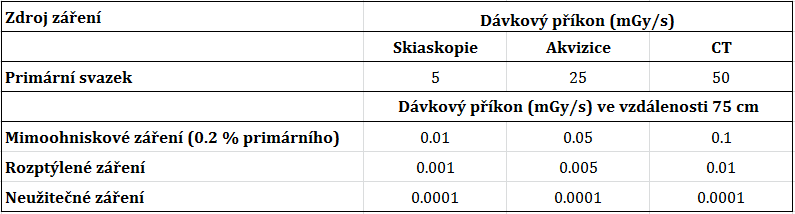 Tab. 1: Přehled dávkových příkonů primárního a sekundárního záření [1]
Tab. 1: Přehled dávkových příkonů primárního a sekundárního záření [1]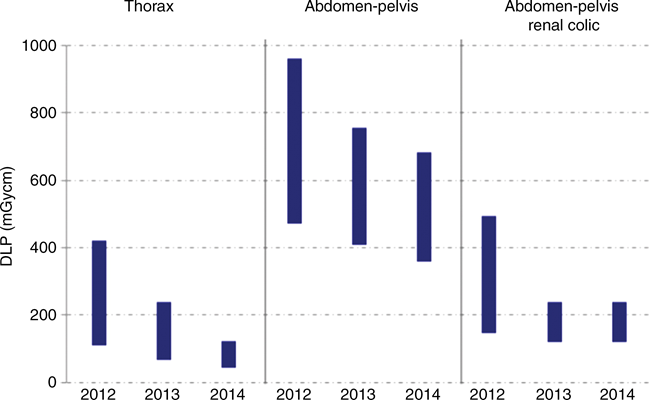 Obr. 1: Porovnání DLP hodnot v čase pro různé vyšetřovací protokoly
Obr. 1: Porovnání DLP hodnot v čase pro různé vyšetřovací protokoly Obr. 1: CT obrazy rekonstruované filtrovanou zpětnou projekcí (nahoře vlevo) a ASIR rekonstrukcí se sílou 30 % (nahoře vpravo), 70 % (dole vlevo) a 100 % (dole vpravo) [1]
Obr. 1: CT obrazy rekonstruované filtrovanou zpětnou projekcí (nahoře vlevo) a ASIR rekonstrukcí se sílou 30 % (nahoře vpravo), 70 % (dole vlevo) a 100 % (dole vpravo) [1]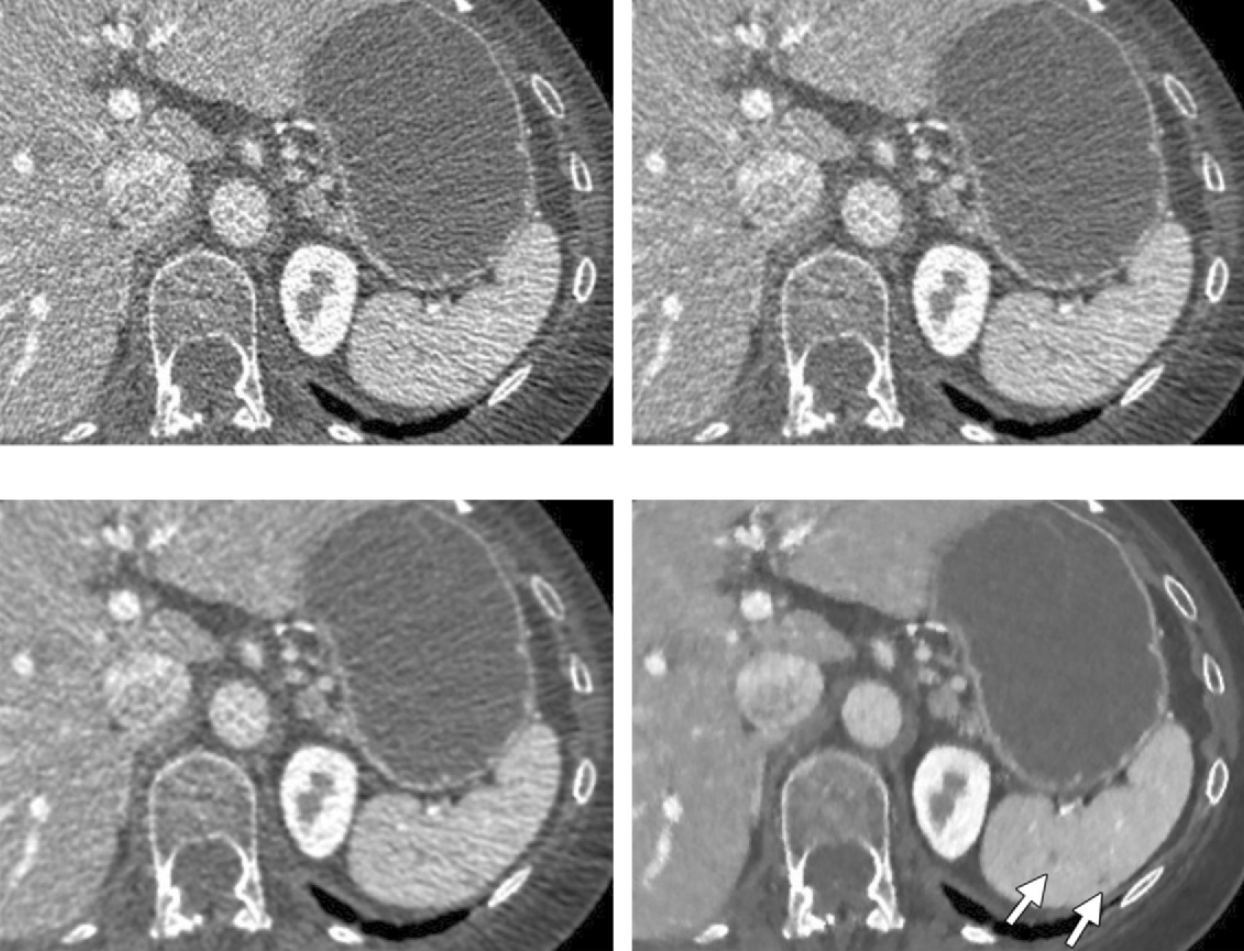 Obr. 3: CT obraz rekonstruovaný filtrovanou zpětnou projekcí (nahoře vlevo), ASIR rekonstrukcí se sílou 50 % (nahoře vpravo), ASIR rekonstrukcí se sílou 100 % (dole vlevo) a MBIR rekonstrukcí (dole vpravo) [1]
Obr. 3: CT obraz rekonstruovaný filtrovanou zpětnou projekcí (nahoře vlevo), ASIR rekonstrukcí se sílou 50 % (nahoře vpravo), ASIR rekonstrukcí se sílou 100 % (dole vlevo) a MBIR rekonstrukcí (dole vpravo) [1]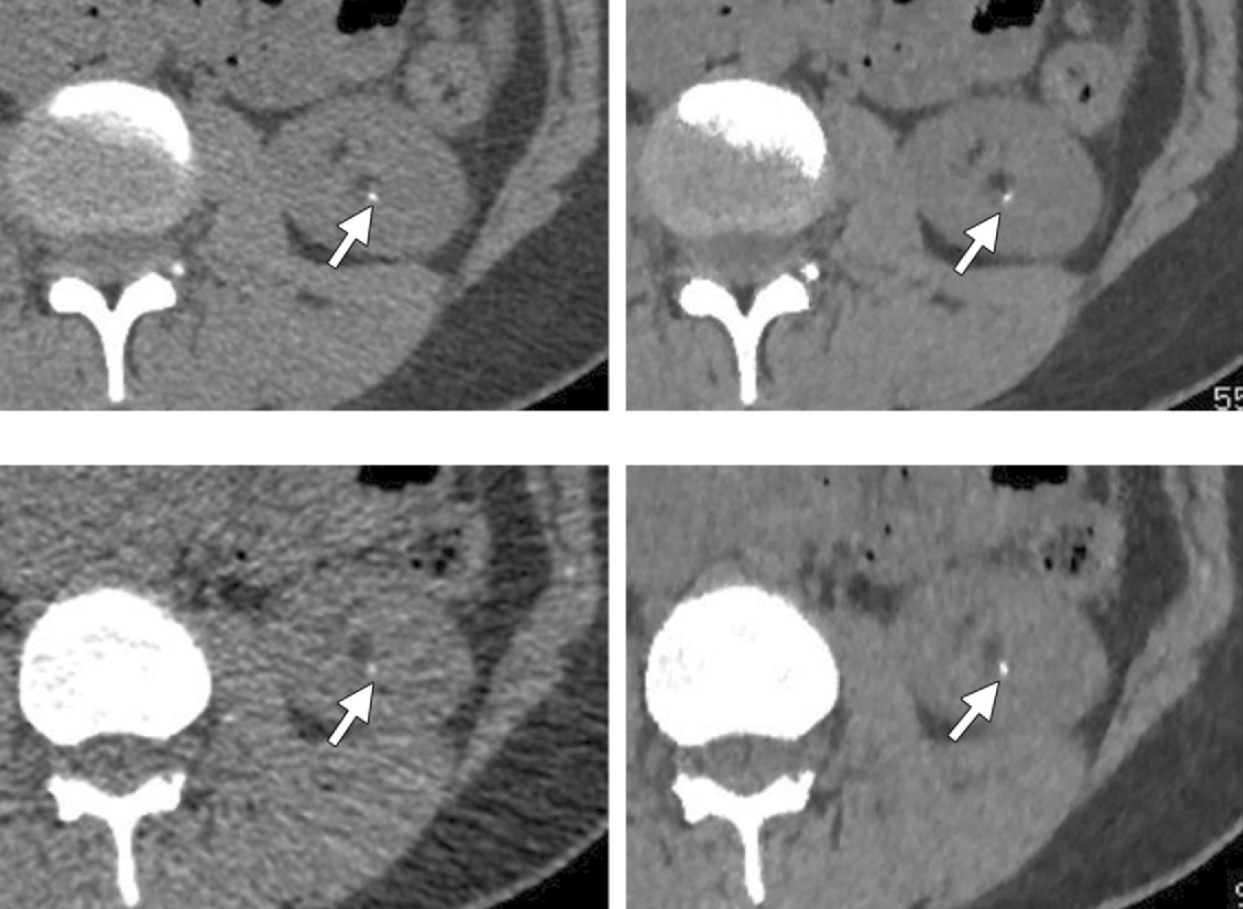 Obr. 4: CT obrazy pořízené s CTDI_vol = 3,57 mGy a zrekonstruované ASIR rekonstrukcí (nahoře vlevo) a MBIR rekonstrukcí (nahoře vpravo) a obrazy pořízené s dávkou CTDI_vol = 0,9 mGy zrekonstruované ASIR rekonstrukcí (dole vlevo) a MBIR rekonstrukcí (dole vpravo) [1]
Obr. 4: CT obrazy pořízené s CTDI_vol = 3,57 mGy a zrekonstruované ASIR rekonstrukcí (nahoře vlevo) a MBIR rekonstrukcí (nahoře vpravo) a obrazy pořízené s dávkou CTDI_vol = 0,9 mGy zrekonstruované ASIR rekonstrukcí (dole vlevo) a MBIR rekonstrukcí (dole vpravo) [1]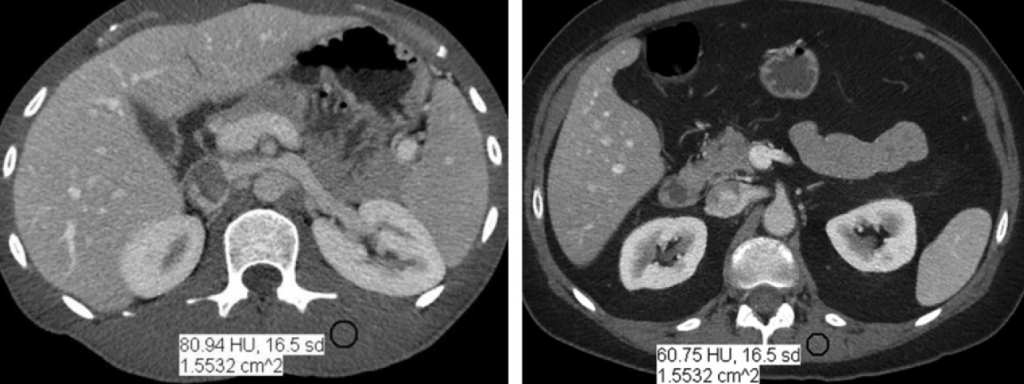 Obr. 1: Axiální CT řezy o stejné tloušťce a stejném indexu šumu 30 pro menšího (vlevo) a většího (vpravo) pacienta [1]
Obr. 1: Axiální CT řezy o stejné tloušťce a stejném indexu šumu 30 pro menšího (vlevo) a většího (vpravo) pacienta [1]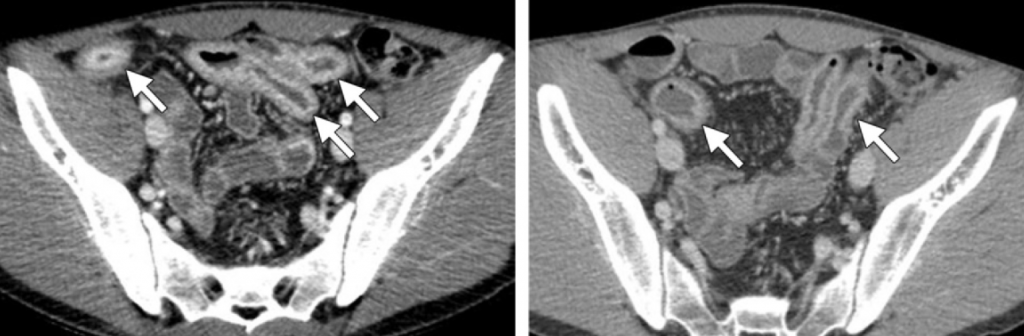 Obr. 2: Axiální CT řezy pořízené při 80 kV (vlevo) a při 120 kV (vpravo) u pacienta s Crohnovou nemocí [1]
Obr. 2: Axiální CT řezy pořízené při 80 kV (vlevo) a při 120 kV (vpravo) u pacienta s Crohnovou nemocí [1]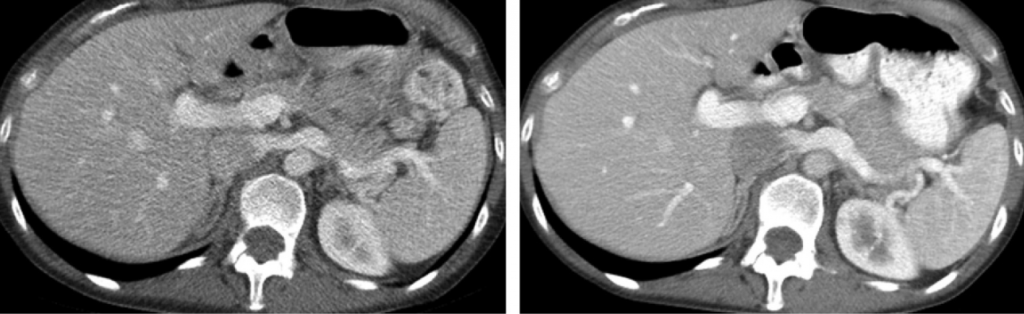 Obr. 1: CT obraz s indexem šumu 35 vlevo (CTDIvol 1,88 mGy) a s indexem šumu 22 vpravo (CTDIvol 4,67 mGy) [1]
Obr. 1: CT obraz s indexem šumu 35 vlevo (CTDIvol 1,88 mGy) a s indexem šumu 22 vpravo (CTDIvol 4,67 mGy) [1]
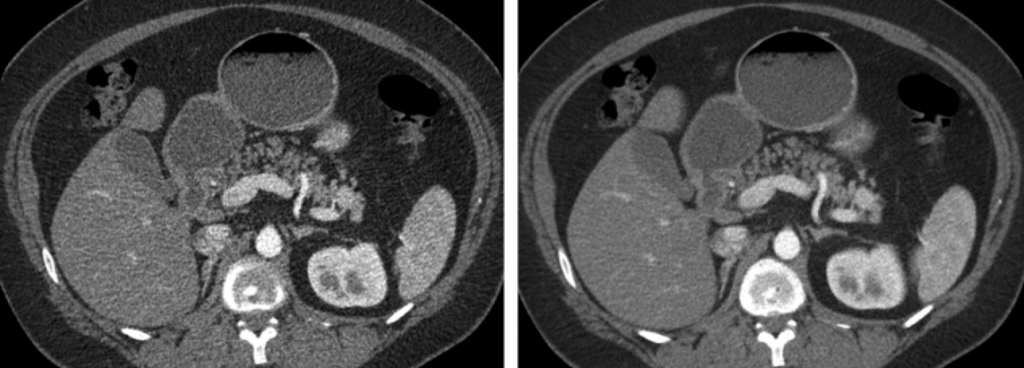 Obr. 2: CT obrazy s indexem šumu 30 s rekonstruovanou tloušťkou 0,625 mm vlevo a s rekonstruovanou tloušťkou řezu 5 mm vpravo [1]
Obr. 2: CT obrazy s indexem šumu 30 s rekonstruovanou tloušťkou 0,625 mm vlevo a s rekonstruovanou tloušťkou řezu 5 mm vpravo [1]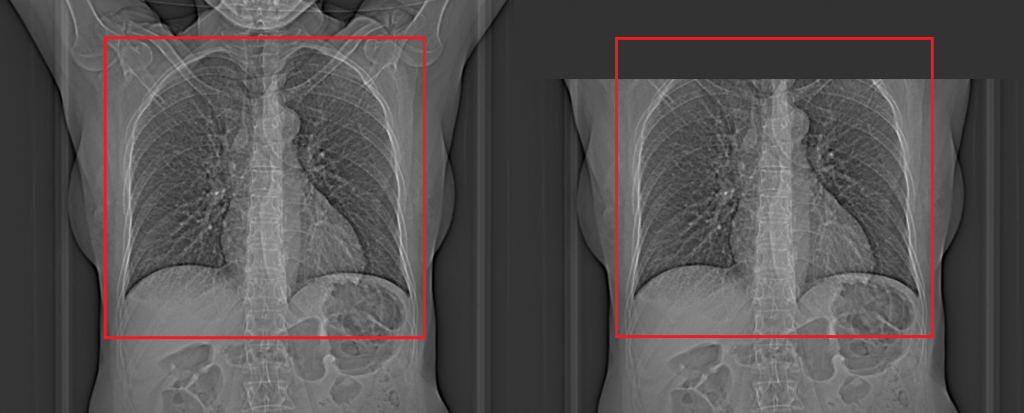 Obr. 1: Ukázka správného (vlevo) a špatného (vpravo) rozsahu lokalizačního skenu
Obr. 1: Ukázka správného (vlevo) a špatného (vpravo) rozsahu lokalizačního skenu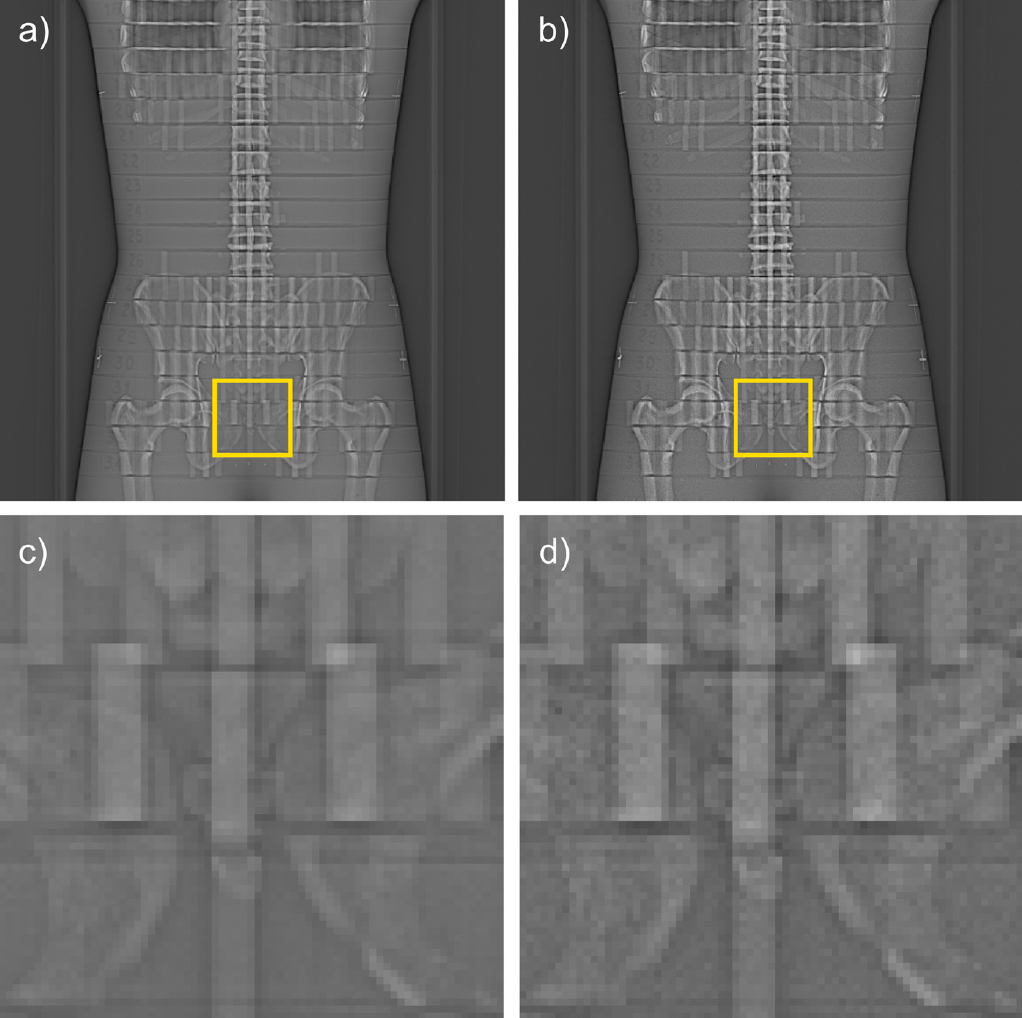 Obr. 2: Lokalizační sken na fantomu při expozičních parametrech 120 kV, 35 mA (vlevo nahoře) a při 80 kV a 20 mA (vpravo nahoře) a ukázka ROI z obou lokalizačních skenů (dole) pro posouzení kvality lokalizačního skenu [3]
Obr. 2: Lokalizační sken na fantomu při expozičních parametrech 120 kV, 35 mA (vlevo nahoře) a při 80 kV a 20 mA (vpravo nahoře) a ukázka ROI z obou lokalizačních skenů (dole) pro posouzení kvality lokalizačního skenu [3]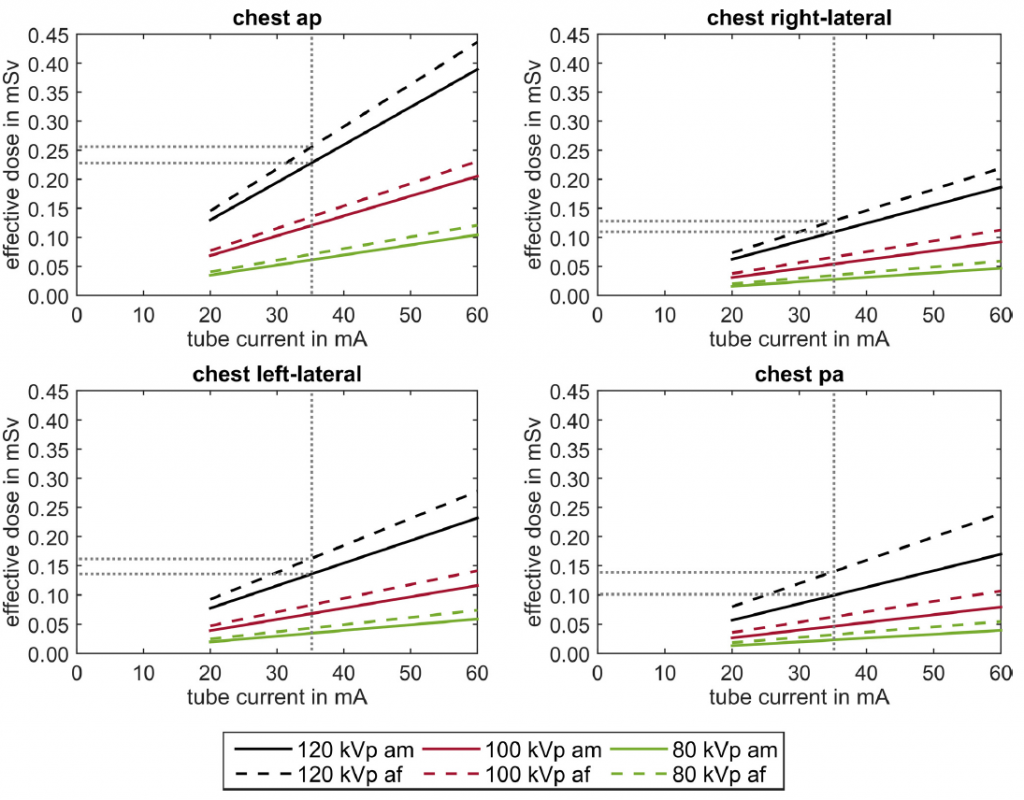 Obr. 3: Závislost efektivní dávky z lokalizačního skenu hrudníku na orientaci a napětí [3]
Obr. 3: Závislost efektivní dávky z lokalizačního skenu hrudníku na orientaci a napětí [3]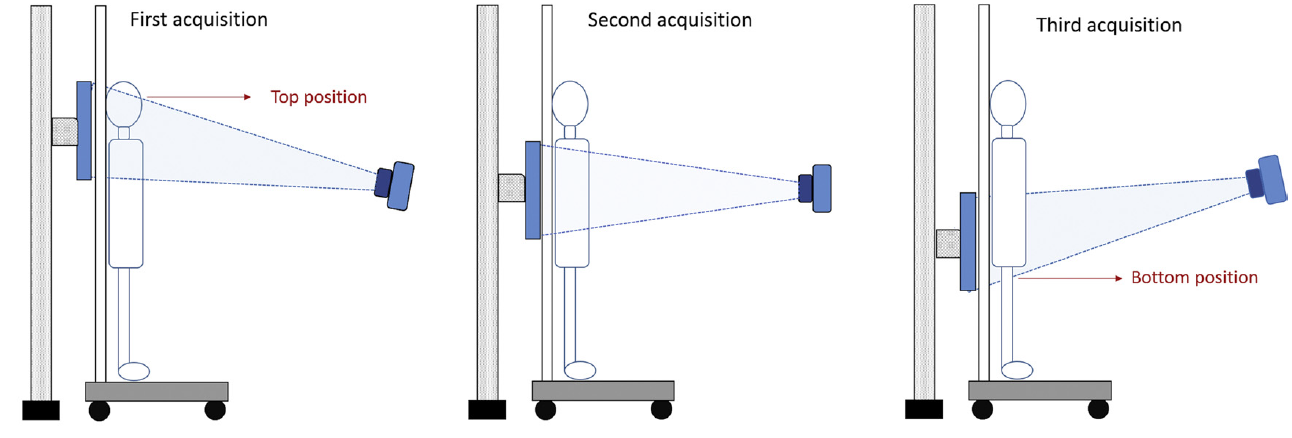 Obr. 1: Kombinace ezpozic při vyšetření pacientů se skoliózou [1]
Obr. 1: Kombinace ezpozic při vyšetření pacientů se skoliózou [1]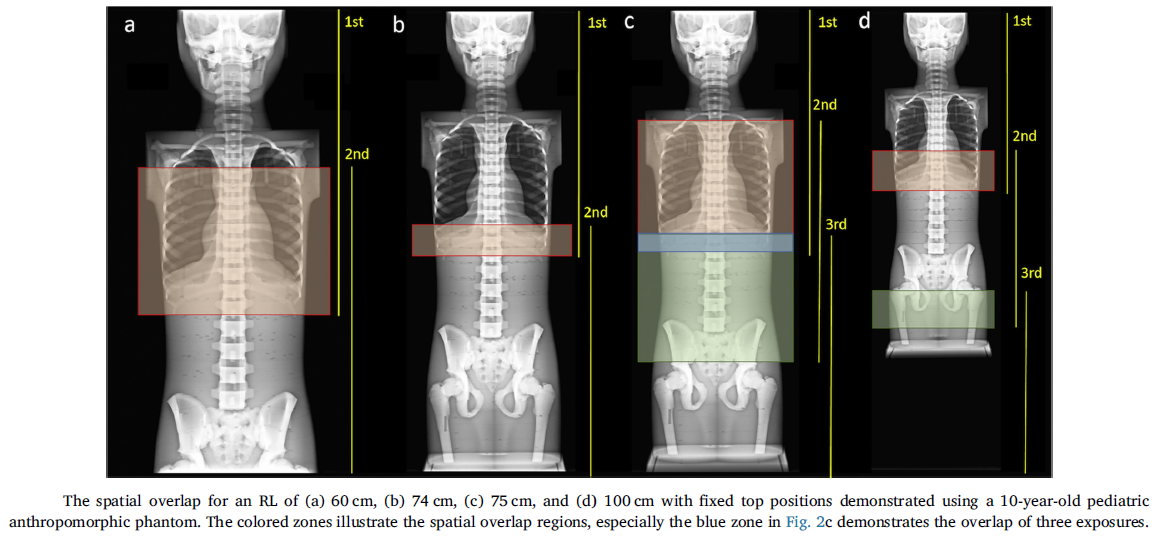 Obr. 2: Barevně je znázorněna délka overlapu pro RL 60 cm (a), pro RL 74 cm (b), pro RL 75 cm (c) a pro RL 100 cm
Obr. 2: Barevně je znázorněna délka overlapu pro RL 60 cm (a), pro RL 74 cm (b), pro RL 75 cm (c) a pro RL 100 cm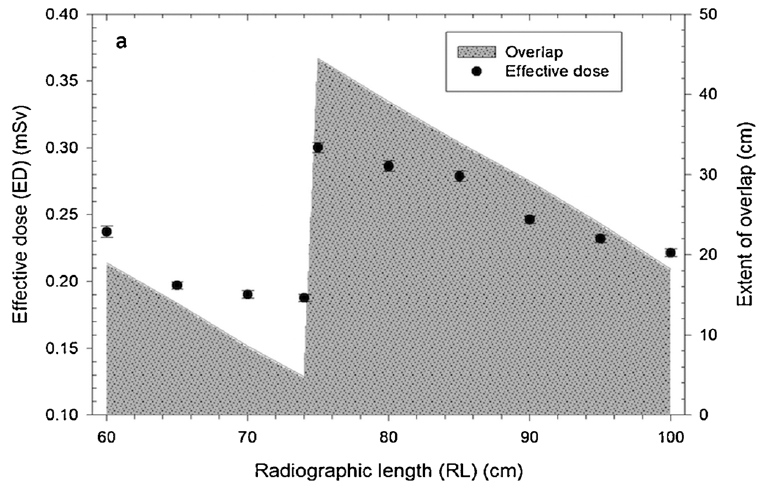 Obr. 3: Závislost efektivní dávky a překryvu na RL [1]
Obr. 3: Závislost efektivní dávky a překryvu na RL [1] Obr. 1: Bariatrická pacientka s podprsenkou a bez ní a vliv na kompaktnost prozařovaného objemu
Obr. 1: Bariatrická pacientka s podprsenkou a bez ní a vliv na kompaktnost prozařovaného objemu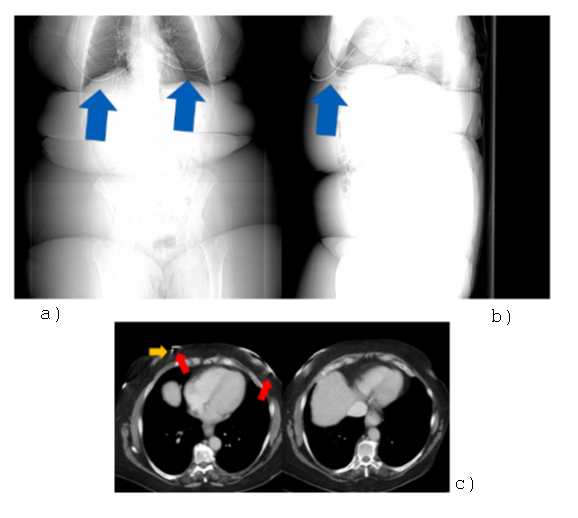 Obr. 2: Lokalizační skeny (a), (b) a artefakty od kostic (c)
Obr. 2: Lokalizační skeny (a), (b) a artefakty od kostic (c) Obr. 1:
Obr. 1:  Obr. 2:
Obr. 2:  Obr. 3:
Obr. 3:  Obr. 4:
Obr. 4:  Obr. 5:
Obr. 5:  Obr. 6:
Obr. 6: 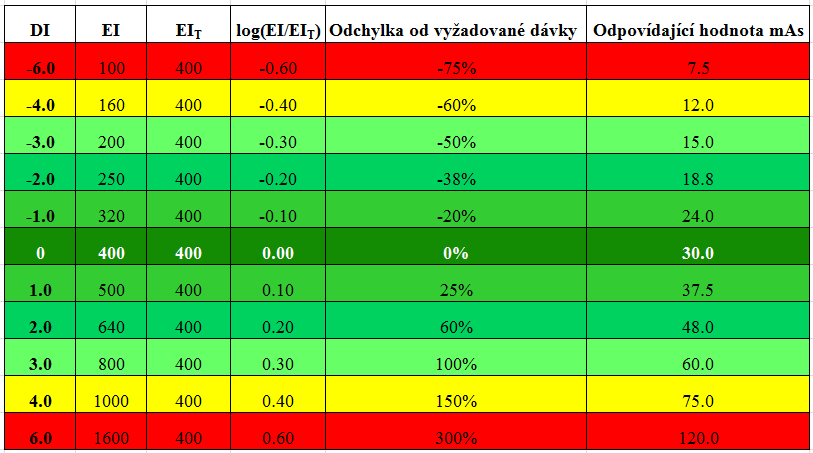 Tab. 1: Hodnoty DI a tomu odpovídající změna dávky (mAs)
Tab. 1: Hodnoty DI a tomu odpovídající změna dávky (mAs)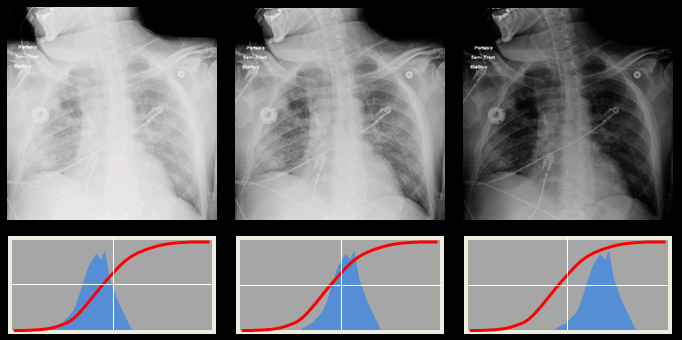 Obr. 1: Ukázka radiogramů film-fólie s různými histogramy optických hustot [1]
Obr. 1: Ukázka radiogramů film-fólie s různými histogramy optických hustot [1]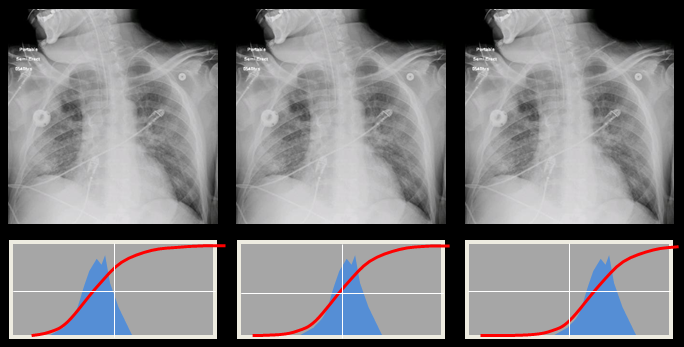 Obr. 2: Ukázka digitálních radiogramů s různými histogramy signálů [1]
Obr. 2: Ukázka digitálních radiogramů s různými histogramy signálů [1]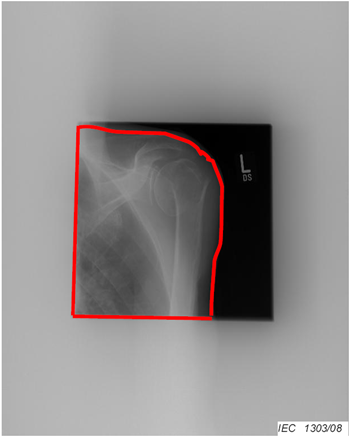 Obr. 3: Radiogram [1]
Obr. 3: Radiogram [1]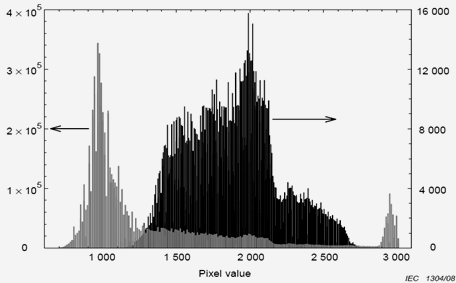 Obr. 4: Šedý histogram pro celý radiogram z obr. 3, černý histogram pro červeně vymezenou oblast radiogramu obr. 3
Obr. 4: Šedý histogram pro celý radiogram z obr. 3, černý histogram pro červeně vymezenou oblast radiogramu obr. 3